
Quelques jours avant l’arrivée des règles, chaque femme éprouve des changements corporels et émotionnels. Douleurs, ventre gonflé, irritabilité, déprime et autres sont soulagés par des solutions naturelles. Ainsi, une alimentation saine et une activité physique personnalisée améliorent le syndrome prémenstruel et l’équilibre hormonal. De plus, des symptômes spécifiques peuvent être ciblés par des plantes, à expérimenter avec attention.
Sommaire
- Définition
- Limitation du syndrome prémenstruel
- Classification selon le docteur Abraham
- Vous souhaitez être accompagnée ?
- Symptômes physiques
- Symptômes psychologiques
- Liste des symptômes les plus fréquents
- Hormones
- Cause
- Facteurs Associés
- Que faire contre les règles douloureuses ?
- Activité physique
- Alimentation
- L’ail
- Les plantes
- Gattilier
- Fenouil
- Onagre
Définition
Le syndrome prémenstruel (SPM) comprend de multiples symptômes psychiques et physiques qui se produisent avant les règles et disparaissent au cours des règles. Sa durée varie de 15 jours à 5 jours avant les règles et peut se prolonger jusqu’à leur fin. Ces symptômes, très variables d’une femme à l’autre, sont suffisamment graves pour affecter la vie courante. Les femmes atteintes de SPM manquent plus souvent leur travail et leur qualité de vie diminue.
Limitation du syndrome prémenstruel
Avant tout, il faut consulter un médecin qui effectuera un bilan et établira un diagnostic. Il est nécessaire de faire une distinction entre les symptômes prémenstruels, le syndrome prémenstruel (SPM) et le trouble dysphorique prémenstruel. Les symptômes prémenstruels sont ressentis jusqu’à 90% des femmes en âge de procréer [1]. Un sous-ensemble correspond aux critères du SPM et moins de 10% ont un trouble dysphorique prémenstruel. Les symptômes prémenstruels englobent un ensemble de changements physiques et de changements émotionnels, comme de l’irritabilité ou des sentiments de tristesse. Des symptômes physiques tels que les douleurs, la sensibilité des seins, le ballonnement du ventre, une sensation de gonflement général et de la fatigue sont couramment ressentis. Le syndrome prémenstruel englobe tous ces symptômes, de façon plus sévère et plus longue. Le trouble dysphorique prémenstruel est une forme sévère du syndrome prémenstruel. Cependant, il se distingue par la proéminence d’un symptôme psychique grave qui altère les relations interpersonnelles.
Classification selon le docteur Abraham
Ce médecin anglo-saxon a divisé le SPM en fonction du type de symptômes :
Dans tous ces cas, un complément alimentaire en magnésium et vitamine B6 participe à l’approche globale.
Vous souhaitez être accompagnée ?
Mon objectif est de vous aider à réduire les symptômes pénibles du cycle menstruel. Naturopathe holistique, mon approche naturelle agit à la fois sur les symptômes physiques et sur l’équilibre émotionnel. Vous pouvez ainsi vivre les variations hormonales avec confort et confiance. Je propose des consultations en cabinet à Paris ou en visio, pour un suivi personnalisé et bienveillant adapté à vos besoins.
Symptômes physiques
Les symptômes les plus fréquents sont les douleurs dans le bas du ventre, la fatigue, les seins tendus, le ventre gonflé, des fringales, une rétention d’eau qui entraîne des œdèmes, une prise de poids transitoire et une congestion pelvienne. Les autres symptômes non-spécifiques comprennent des lombalgies, des diarrhées, des nausées, des envies de vomir, de la constipation, des vertiges et des migraines, troubles veineux comme des veines plus visibles, des hémorroïdes et les jambes lourdes. Il peut se produire une augmentation de la production de sébum et éventuellement une acné. De même, des troubles préexistants peuvent s’aggraver pendant le syndrome.

Symptômes psychologiques
Le syndrome prémenstruel englobe une large variété de changements émotionnels et comportementaux, un changement d’appétit, chacun à divers degrés. D’une part, on trouve des fluctuations d’humeur, des émotions exacerbées, de l’agitation, la recherche de polémiques, de l’agressivité jusqu’à des explosions de colère. D’autre part, on trouve des états de tristesse. Ainsi, les femmes peuvent éprouver des idées noires, des pleurs, du pessimisme et une anxiété accrue. L’état dépressif se traduit par un retrait social, une perte de confiance en soi et un manque de motivation. Sur le plan cognitif, des difficultés de concentration sont possibles. Pour finir, certaines femmes connaissent une baisse de libido.
Liste des symptômes les plus fréquents
Chaque femme éprouvera quelques-uns de ces symptômes, de légers à sévères, avec des durées de courtes à longues, et des différences possibles entre chaque cycle. Le stress accentue la sévérité des symptômes. De plus, il peut rendre les symptômes plus perceptibles et donc plus difficiles à supporter. Lors des premières règles et avant la ménopause, certaines femmes ressentent le SPM qui disparaît par la suite.
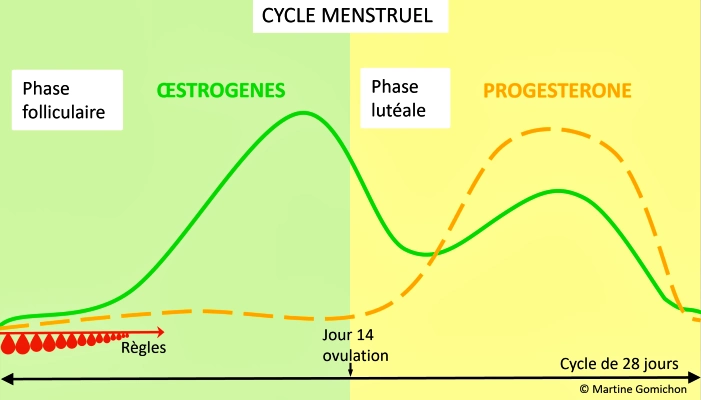
Hormones
Le cycle féminin comprend 2 phases principales déterminées par le niveau des hormones sexuelles. Pendant la première partie, la phase folliculaire, les ovaires secrètent des œstrogènes pour déclencher l’ovulation, environ au 14ᵉ jour. La libido est la plus forte avec le taux le plus élevé d’œstrogènes. Pendant la deuxième partie, la phase lutéale, les ovaires secrètent en majorité de la progestérone et en quantité moindre des œstrogènes. Le SPM apparaît dans la phase lutéale lorsqu’il existe un déséquilibre entre les œstrogènes et la progestérone. Ce déséquilibre n’apparaît pas forcément dans un bilan hormonal, car il dépendrait de la sensibilité et du nombre de récepteurs hormonaux variables selon chaque femme. Si le rapport entre les œstrogènes et la progestérone est trop élevé, il s’agit d’une hyperœstrogénie. L’hyperœstrogénie relative correspond à une sécrétion normale d’œstrogènes avec une sécrétion de progestérone diminuée. L’hyperœstrogénie vraie correspond à une sécrétion excessive d’œstrogènes avec une sécrétion de progestérone normale. Il existe aussi une hyperprogestéronémie, relative ou vraie, avec respectivement une sécrétion normale ou excessive de progestérone.
Cause
La cause précise du SPM n’est pas clairement établie. Aucune étude n’a effectivement prouvé une carence ou une augmentation de l’une des hormones sexuelles. Il existerait une sensibilité accrue au niveau circulant normal des hormones ovariennes, et probablement une carence en sérotonine. Néanmoins, l’implication des fluctuations hormonales est claire. Les symptômes prémenstruels s’améliorent souvent avec l’utilisation de médicaments hormonaux, ce qui fournit des preuves solides. Cependant, dans certains cas limités, la prise de la pilule occasionne le SPM. De même, certains perturbateurs endocriniens dont les pesticides, majorent le climat œstrogénique. En dehors des hormones, les neurotransmetteurs semblent également être impliqués. Ainsi, la sérotonine et le GABA régulent respectivement l’humeur et l’excitabilité. La stabilisation de ces neurotransmetteurs, par l’utilisation d’antidépresseurs ou de médicaments anxiolytiques, peut améliorer les symptômes du SPM.
Facteurs Associés
Les facteurs associés au SPM comprennent le mode de vie, le poids, les caractéristiques du cycle, les facteurs héréditaires, le stress et le sommeil [2]. Les mauvaises habitudes alimentaires, la consommation d’alcool et le tabagisme, le temps passé devant un écran augmentent la prévalence de symptômes sévères. Au contraire, l’appartenance à un club sportif amoindrit la probabilité de SPM. Les femmes avec une insuffisance pondérale ou obèses ont plus souvent des symptômes plus graves. Il existe plus de risques avec une longue durée des règles, un cycle irrégulier, un diagnostic de dépression et une mère avec un SPM. Face à un stress chronique, le corps sécrète plus de cortisol. Le cortisol empêche la progestérone d’agir, d’où le lien du stress avec des symptômes plus forts. Un sommeil court (inférieur à 7 heures) et un coucher tardif (après 23 heures) s’avèrent associés à la prévalence du SPM. Cependant, l’hormone du sommeil diminue pendant la deuxième partie du cycle, ce qui pourrait réduire la durée du sommeil. Par conséquent, la relation causes effets semble bidirectionnelle.
Que faire contre les règles douloureuses ?
En détendant les muscles abdominaux, une bouillotte chaude soulage rapidement les douleurs menstruelles. Pour plus de facilité, une ceinture bouillotte permet des déplacements en toute liberté. D’une manière générale, la chaleur, et donc un bain chaud, contribue à atténuer les tensions. Autres remèdes naturels, les huiles essentielles antispasmodiques et anti-inflammatoires apportent un apaisement immédiat, en application cutanée. Ainsi, l’huile essentielle d’estragon bio possède ces deux propriétés de manière remarquable. Le basilic exotique et la lavande vraie complètent l’action de l’estragon. Ne dépassez pas 7 jours d’usage pour l’estragon et le basilic qui sont contre-indiqués en cas de traitements anticoagulants. Diluez avec du macérât huileux de calendula et appliquez en massage sur le bas-ventre. Quant aux micro-nutriments, des minéraux dont le calcium, le magnésium et le zinc, la vitamine D et la vitamine E ont des effets protecteurs. Enfin, une alimentation riche en acides gras oméga-3 ou avec des compléments alimentaires d’huile de poisson diminuent les douleurs [3].
Activité physique
Au bout de 20 minutes d’efforts physiques, le corps émet des endomorphines qui soulagent les sensations de douleurs. L’activité physique aide aussi à réguler la synthèse de progestérone et d’œstrogènes. Les études associent des niveaux plus élevés d’activité physique à peu ou pas d’anxiété et de dépression et une réduction des symptômes avec des protocoles d’entraînement. Une revue systématique faite sur 15 essais a souligné que l’exercice peut être un traitement efficace pour le SPM [4]. Des pratiques régulières, de yoga, d’exercices d’endurance, de pilates et de la natation, réduisent les symptômes psychologiques, physiques et comportementaux. Choisir une activité physique qui plaît le plus, permet de s’engager dans du long terme, le facteur crucial pour un résultat tangible. Elle est donc recommandée pour gérer le SPM, offrant des avantages supplémentaires tels qu’un meilleur équilibre hormonal et un bien-être psychologique.
Alimentation
Le SPM influe sur l’appétit et l’alimentation influe sur le SPM [5]. Certaines femmes consomment plus de glucides comme les céréales, les gâteaux et les desserts pendant la période prémenstruelle. L’apport en glucides serait un mécanisme pour réguler les émotions, car il renforce la libération de sérotonine et de dopamine dans le cerveau. En outre, des fringales plus fréquentes, une frénésie alimentaire ont été observées durant la phase lutéale. On constate un SPM plus fréquent chez les femmes avec une alimentation occidentale [6], c’est-à-dire avec des aliments transformés, de la viande rouge, la restauration rapide ou la livraison à domicile, des aliments frits et les boissons sucrées. À l’inverse, les femmes qui se nourrissent avec une nourriture non transformée, riche en légumes, fruits et oléagineux, montrent des symptômes plus légers.

L’ail
Cette plante est utilisée dans les médecines traditionnelles du monde entier, et cela, depuis des siècles. Les études confirment ses bienfaits puissants sur la santé cardiovasculaire en abaissant la pression artérielle, le taux de cholestérol et des triglycérides, et en prévenant les caillots sanguins. Ce remède contient des composés qui réduisent l’inflammation dans le corps. Grâce à ses substances prébiotiques, il améliore la digestion. Dans un essai clinique, des participantes ont pris un comprimé de 400 mg d’ail séché par jour pendant trois cycles consécutifs. Les chercheurs ont conclu à l’effet potentiel de l’ail dans la réduction de la gravité des symptômes du SPM [7]. Les différentes formes d’ail, frais, cuit, sec et en poudre montrent des résultats positifs dans d’autres études. Si vous le tolérez, mangez l’ail cru, râpé finement, avec le germe qui contient le plus de principes actifs. L’ail noir conserve ses propriétés favorables tout en perdant son côté irritant pour les intestins fragiles. Pour diminuer l’haleine à l’ail, mâchez des graines de cardamome ou d’anis. Enfin, l’ail frais peut causer des brûlures pour les muqueuses digestives sensibles.
Les plantes
La phytothérapie apporte des effets bénéfiques pour chaque catégorie de symptômes. Chaque femme pourra réagir différemment pour une même plante et leur utilisation demande une observation attentive. En cas d’un climat trop œstrogénique, les plantes conseillées sont l’actée à grappe, la passiflore et le gattilier. La passiflore participe à instaurer l’état de relaxation nécessaire à l’arrivée du sommeil. En cas d’un climat trop œstrogénique par manque de progestérone, l’achillée millefeuille, l’alchémille et le gattilier peuvent agir. L’achillée millefeuille est aussi utile contre l’endométriose et pour soulager les intestins sensibles avec des diarrhées. L’alchémille contribue à modérer les règles abondantes et les saignements. Pour favoriser un climat insuffisamment œstrogénique, les graines de fenouil, le houblon et les feuilles de sauge sont à tester. Attention, les plantes phytœstrogéniques sont contre-indiquées en cas de cancer hormono-dépendant. Pour la congestion pelvienne qui provoque le gonflement du ventre, l’achillée millefeuille, le mélilot et l’ortie peuvent aider.
Gattilier
Originaire des régions allant de la Méditerranée au nord de l’Inde, cet arbuste se pare d’inflorescences violettes qui mûrissent en fruits bruns. Le gattilier (Vitex agnus castus) a été utilisé par les moines pour affaiblir leur libido, d’où les noms anglais monk’s pepper, chaste tree et chasteberry. Ses fruits sont largement utilisés pour soulager les symptômes du SPM. Il a montré des effets bénéfiques, en particulier sur les seins douloureux, en abaissant l’excès de prolactine, une hormone qui provoque la montée de lait [8]. La médecine traditionnelle persane l’utilise comme remède pour diminuer l’excès de lait maternel. De plus, il stimulerait les récepteurs sensibles à la dopamine, ce qui expliquerait l’amélioration des fonctions psychologiques. En Allemagne, les médecins de famille et les gynécologues le prescrivent comme médicament pour le traitement des irrégularités du cycle féminin, de la mastalgie (douleurs des seins) cyclique et du SPM. Les réactions indésirables, si elles sont observées, sont légères et réversibles. Des maux de tête, des réactions cutanées, de l’acné, de l’urticaire et des troubles gastro-intestinaux ont été constatés.


Fenouil
Plante aromatique répandue dans de nombreuses régions du monde, le fenouil (Foeniculum vulgare) est à la fois utilisé comme remède et comme aliment. Cette plante ombellifère a ses fleurs disposées sur un même plan, l’ombelle, facilitant la pollinisation par les insectes. En tant qu’aliment, il apporte des minéraux comme le potassium et le calcium, des fibres et des vitamines. Autres composés, les substances phénoliques contribuent à son goût caractéristique d’anis. Parmi toutes ses propriétés médicinales, retenons ses propriétés digestives, protectrices du foie, anti-inflammatoires, antibactériennes, diurétiques, antispasmodiques, antidouleurs, galactagogue (c’est-à-dire qu’il augmente la production de lait chez la mère) et œstrogéniques [9]. Des études ont montré son effet sur l’hirsutisme, en réduisant l’épaisseur des poils, mais elles manquent de suivi. Les graines sont connues pour être capables de réguler le cycle, d’atténuer la douleur des règles et de favoriser la libido.
Onagre
Originaire d’Amérique du Nord, l’onagre était utilisée par les Amérindiens pour traiter les inflammations de la peau. Aujourd’hui, l’huile des graines est bien connue pour régénérer la peau, en application topique ou par prise orale. Des études montrent une amélioration du SPM et des douleurs aux seins avec des compléments alimentaires d’huile d’onagre. Le mécanisme d’action est attribué à sa richesse en acide gamma-linolénique GLA qui produit des molécules anti-inflammatoires. Le GLA est synthétisé à partir d’acides gras oméga-6 essentiels qui se trouvent dans l’alimentation et aussi dans l’huile onagre. Cependant, en fonction de différents paramètres, cette transformation se fait mal, d’où la nécessité de se supplémenter. Dans les essais, les doses varient de 500 mg à 6 grammes par jour sur plusieurs mois. Une étude a montré que l’utilisation d’hormones, une carence en fer et une hypothyroïdie affectent de manière significative l’efficacité de l’huile d’onagre sur la mastalgie[10].
Conclusion
Le syndrome prémenstruel demande une approche à multiples facettes. Grâce à des techniques naturopathiques, chaque femme peut choisir de s’impliquer. L’alimentation, bien bouger et des remèdes naturels ont montré leur efficacité. En outre, les approches cognitivo-comportementales aident à gérer les émotions. Combinées, ces méthodes vous apportent un bien-être psychologique et physique reflétant une meilleure santé.
Sources :
- Modèles de syndrome prémenstruel chez les femmes collégiales : Une étude transversale ↩︎
- Prévalence du Syndrome Prémenstruel et Facteurs Associés Parmi les Universitaires d’une Université du Midwest ↩︎
- Nutrition dans les Maladies Gynécologiques Perspectives Actuelles ↩︎
- Exercice pour le syndrome prémenstruel : revue systématique et méta-analyse d’essais contrôlés randomisés ↩︎
- Relations entre Syndrome Prémenstruel et régime alimentaire Habitudes et Comportements Alimentaires ↩︎
- Le régime alimentaire occidental est lié au syndrome prémenstruel : une étude cas-témoins ↩︎
- Effet de l’ail Allium sativum Complémentation sur les Troubles Prémenstruels essai clinique randomisé en double aveugle avec placebo ↩︎
- Gattilier (Vitex agnus-castus)- pharmacologie et indications cliniques ↩︎
- Thérapeutique et pharmacologique potentiel de Foeniculum vulgare ↩︎
- Facteurs cliniques affectant l’efficacité thérapeutique de l’huile d’onagre sur la mastalgie ↩︎
![]() « On ne doit pas chercher à guérir le corps sans chercher à guérir l’âme. » PLATON
« On ne doit pas chercher à guérir le corps sans chercher à guérir l’âme. » PLATON ![]()
Partagez !
